Lokalisation der Sprache im Gehirn
Überblick
Historischer Überblick und Läsion-Defizit-Ansatz
Welche Hirnstrukturen sind verantwortlich für die Sprachverarbeitung? Neuzeitliche Versuche, diese Frage zu beantworten, reichen zurück bis ins 17. Jahrhundert. Aus dieser Zeit stammen die ersten klinischen Beschreibungen von Sprachstörungen und auch die Beobachtung einer Korrelation zwischen Sprachstörungen und Hemiparesen ist zum ersten Mal im 17. Jahrhundert dokumentiert.
Aus dem 18. Jahrhundert stammt die Vorstellung, dass es analog zu den anderen Organen des menschlichen Körpers auch ein 'Sprachorgan' geben könnte. Das damals vorherrschende neuroanatomische Modell — die Phrenologie, begründet von F. J. Gall — vermutete dieses Sprachorgan direkt hinter den Augen, nach heutiger Terminologie also im inferior-anterioren Frontal- bzw. Schläfenlappen. Ebenfalls im 18. Jahrhundert entwickelte sich die — heute selbstverständliche — Differenzierung zwischen Sprache und Sprechen.
In der ersten Hälfte des 19. Jahrhunderts emanzipierte sich das Konzept der Lokalisation kognitiver Funktionen von der Phrenologie und es entstand das, was wir heute als funktionelle Neuroanatomie kennen — die Zuordnung kognitiver Funktionen zu umschriebenen anatomischen Strukturen des menschlichen Gehirns auf der Basis anerkannter wissenschaftlicher Methoden.
Die älteste und mit leichten Modifikationen bis heute angewandte Methode ist der Läsion-Defizit-Ansatz. Ist bei einem Patienten ein spezifisches kognitives Defizit zu beobachten, so lässt die genaue Lokalisation der Hirnläsion bei diesem Patienten den Schluss zu, dass die verletzte Hirnregion für die defizitäre Funktion verantwortlich ist. Basierend auf diesem Prinzip postulierte Pierre Paul Broca in den 60er Jahren des 19. Jahrhunderts das erste Sprachzentrum. Er beschrieb einen Patienten mit 'Aphemie', einer schweren Störung des lautsprachlichen Outputs. Nach dem Tod des Patienten sezierte Broca dessen Gehirn und stellte eine schwere Läsion im linken Frontallappen nahe der Sylvischen Furche fest. Broca schloss daraus, dass dieses Areal für die lautsprachliche Produktion verantwortlich ist und dass die linke Großhirnhemisphäre die sprachdominante Hemisphäre ist.
In der zweiten Hälfte des 19. Jahrhunderts setzte sich auch die Erkenntnis durch, dass nicht nur die produktiven Aspekte der Sprache sondern auch die rezeptiven Aspekte, also das Sprachverständniss, ein integraler Bestandteil des kognitiven Sprachsystems sind. Dies ermöglichte erst die detaillierte klinische Beschreibung von Sprachverständnisstörungen und im Anschluss daran die Entdeckung eines weiteren Sprachzentrums — verantwortlich für das Sprachverstehen — im posterioren Temporallappen am Übergang zum Parietallappen im Jahre 1874 durch Carl Wernicke. Auch Wernicke stüzte sich auf den Läsion-Defizit-Ansatz.
Die Arbeiten von Broca, Wernicke und anderen mündeten Ende des 19. Jahrhunderts in ein Modell der neuronalen Sprachverarbeitung, welches die weitere Forschung auf diesem Gebiet bis weit in das 20. Jahrhundert hinein nachhaltig prägte, das Wernicke-Lichtheim-Schema:
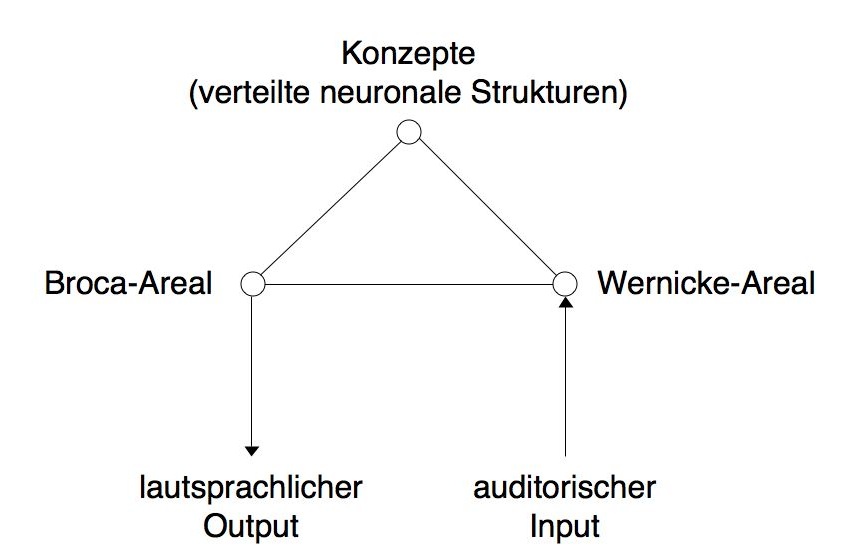
Es beschreibt zwei lokalisierbare Sprachzentren, das Broca-Zentrum (anterior) und das Wernicke-Zentrum (posterior). Daneben wird postuliert, dass die Konzepte hinter den Wörtern, die Bedeutungen bzw. Ideen, in einem verteilten neuronalen Netzwerk repräsentiert sind. Außerdem zeigt das Schema die Verbindungen zwischen den Sprachzentren, sowie zwischen den Zentren und dem Konzepte-Netzwerk. Aus diesem Schema folgt unter anderem, dass alle Komponenten — Zentren, Netzwerke und Verbindungen — isoliert gestört sein können, was wiederum zu spezifischen sprachlichen Defiziten führen sollte. Dies ist der Ursprung einer differenzierten Diagnostik der Sprach- und Sprechstöhrungen.
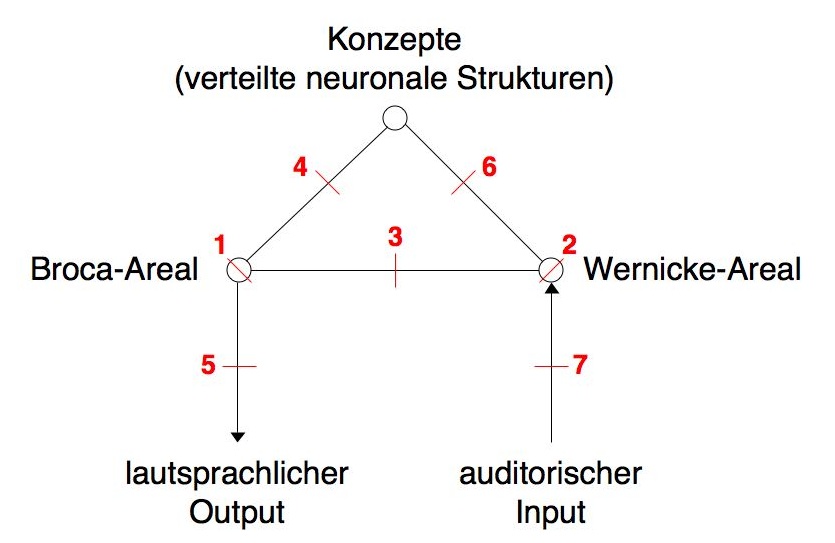
- (1) Broca-Aphasie
- (2) Wernicke-Aphasie
- (3) Leitungsaphasie
- (4) Transkortikal-motorische Aphasie
- (5) Dysarthrie/Sprechapraxie
- (6) Transkortikal-sensorische Aphasie
- (7) Reine Worttaubheit
Die Jahre zwischen 1860 und 1890 gelten als die klassische Ära der Aphasiologie. Die Erkenntnisse dieser Zeit bilden das Fundament für alle neueren Ansätze zur Lokalisation der Sprache im Gehirn.
Kritik des Läsion-Defizit-Ansatzes
Der Läsion-Defizit-Ansatz, wie er Ende des 19. Jahrhunderts entwickelt und angewandt wurde, weist einige Nachteile auf, von denen einige im folgenden angesprochen werden. Zum Teil dauerte es über 100 Jahre, also bis Ende des 20. Jahrhunderts, bis die Entwicklung neuer Verfahren es erlaubte, diese Nachteile zu überwinden.
Lokalisation der Läsion
Zu Brocas und Wernickes Zeiten vergingen oft Jahre zwischen der klinischen Beschreibung der Defizite eines Patienten und der genauen Lokalisation der Läsion. Diese war erst nach dem Tod des Patienten möglich, durch eine Analyse des sezierten Gehirns. Diese Einschränkung ist mit der Einführung der strukturellen Bildgebung (Computer-Tomographie/CT oder Magnet-Resonanz-Tomographie/MRT) weggefallen. Neben einer schnellen Lokalistation des Läsionsortes ermöglichen diese Verfahren auch die Dokumentation struktureller Veränderungen nach einem akuten Vorfall und die Korrelation dieser strukturellen Veränderungen mit Veränderungen der neuropsychologischen Defizite.
Generalisierung
Die frühen Untersuchungen nach dem Läsion-Defizit-Ansatz sind Einzelfallstudien, was angesichts der aufwändigen und zeitraubenden Methode verständlich ist. Von einer Einzelfallstudie auf die gesamte menschliche Population zu schließen ist jedoch fraglos problematisch. Doch selbst in der heutigen Zeit, da der Aufwand extrem minimiert ist — insbesondere durch die Möglichkeiten der strukturellen Bildgebung, aber auch aufgrund hochentwickelter neuropsychologischer und neurolinguistischer Testverfahren — und Gruppenstudien nach den anerkannten Standards der experimentellen Psychologie durchgeführt werden können, ist das Problem der Generalisierung nicht endgültig gelöst. Denn selbst bei sehr häufigen Läsionen z.B. nach einem Mediainfarkt zeigt sich in der Praxis, dass sich die Läsionen nie vollständig gleichen. So mag zwar in etwa die gleiche Region betroffen sein, das genaue Ausmaß einer Läsion variiert jedoch mehr oder weniger stark von Patient zu Patient. Noch problematischer wird es, wenn die moderne Variante des Läsion-Defizit-Ansatzes angewandt wird, um die Funktion eines Areals zu untersuchen, das selten von einer umschriebenen Läsion betroffen ist. Einen AUsweg aus diesem Dilemma bieten funktionell bildgebende Verfahren. Damit ist es im Prinzip möglich, beliebig spezifische kognitive Funktionen zu testen und mit den entsprechenden Aktivierungen in spezifischen Hirnarealen zu korrelieren.
Der Läsion-Defizit-Ansatz ist ein Experiment mit der Natur
Damit ist gemeint, dass diese Art, funktionelle Neuroanatomie zu betreiben, abhängig ist von den Launen der Natur - der Forscher hat weder Einfluss auf Ort, Ausmaß und Häufigkeit von Läsionen noch auf die genaue Ausprägung von Defiziten. Zwei Aspekte dieser Problematik wurden schon im letzten Abschnit angesprochen, nämlich dass sich ähnliche Läsionen niemals vollständig gleichen, und dass es Hirnregionen gibt, die nur selten von einer Läsion betroffen sind. Ein grundsätzlicheres Problem besteht darin, dass einerseits die mit Abstand häufigste Ursache für Hirnläsionen vaskulären Ursprungs ist. Vaskuläre Insulte führen jedoch in aller Regel zu eher großflächigen Läsionen. Andererseits ist in der Hirnforschung der Trend zu beobachten, die Funktion immer kleinerer, exakt umschriebener Areale zu bestimmen. Ein solches Forschungsprogramm lässt sich mit Infarktpatienten (und auch mit Tumorpatienten) nicht bewerkstelligen. Und auch die Beschränkung auf Hirntraumapatienten, wo sich noch am ehesten kleine, umschriebene Läsionen finden ließen, stellt keine befriedigende Lösung dar. Die beste Alternative bieten auch hier funktionell bildgebende Verfahren.
Sekundäre Defizite
Läsionen des menschlichen Gehirns führen in aller Regel nicht zu isolierten Störungen einer spezifischen kognitiven Funktion. Oft sind andere spezifische Funktionen mitbetroffen. Außerdem kann man davon ausgehen, dass jede Läsion auch die allgemeine kognitive Leistungsfähigkeit (Konzentration, Aufmerksamkeit, Verarbeitungsgeschwindigkeit, 'geistige Flexibilität' etc.) beeinträchtigt. Dies erschwert die präzise Analyse von Defiziten, wie sie eigentlich für eine effektive Anwendung des Läsion-Defizit-Ansatzes notwendig ist.
Notwendige und hinreichende Areale
Selbst bei einer reliablen und etabliereten Korrelation zwischen einem bestimmten Läsionsort und einem spezifischen Defizit bleibt ein grundsätzliches Problem Läsion-Defizit-Ansatz bestehen: Mit dieser Methode lassen sich bestenfalls Erkenntnisse darüber gewinnen, ob ein bestimmtes Areal notwendig zum Gelingen einer Funktion beiträgt. Ob aber im gesunden Gehirn auch noch andere Areale zum Gelingen der Funktion beitragen und wenn ja, welche, lässt sich mit dem Läsion-Defizit-Ansatz nicht beantworten.
Paradigmenwechsel
Die Möglichkeiten der strukturellen Bildgebung bedeuten zwar eine riesige Vereinfachung für den Läsion-Defizit-Ansatz, viele der angesprochenen Nachteile sind jedoch dem Ansatz immanent und lassen sich auch mit verbesserten Techniken nicht umgehen. Dies wurde erst ermöglicht durch die Entwicklung funktionell-bildgebender Verfahren wie der Positronenemissionstomographie (PET), der funktionellen Magnetresonanz-Tomographie (fMRT) und neuerdings der Magnetenzephalographie (MEG) und dem damit einhergehenden Paradigmenwechsel in der Hirnforschung. Das Prinzip der funktionellen Bildgebung besteht darin, die während der Ausführung einer bestimmten Aufgabe aktiven Areale im Gehirn zu identifizieren und z.B. in Form von farbigen Bereichen einer strukturell-anatomischen Aufnahme zu überlagern. Die offensichtlichsten Vorteile dieser Methode sind:
- Volle Kontrolle über die Art der Aufgabe
- Das Spektrum reicht von einfachsten motorischen Aufgaben (z.B. Fingerbewegungen) über Lautdiskriminationstests bis hin zu sehr spezifischen kognitiven Leistungen wie z.B. der Umstellung syntaktischer Konstituenten.
- Untersuchung des gesunden Gehirns
- Mit funktionell-bildgebenden Verfahren kann die Funktionsweise des gesunden Gehirns untersucht werden. Damit fällt unter anderem das Problem der sekundären Defizite weg. Außerdem ist es möglich, Netzwerke aktivierter Areale zu identifizieren. Aufgrund der Möglichkeit, gesunde Probanden in großer Anzahl zu untersuchen, erhöht sich auch die Zuverlässigkeit von Generalisierungen enorm.
- Untersuchung des ganzen Gehirns
- Abgesehen von kleineren, methodenspezifischen Einschränkungen lassen sich mithilfe der funktionellen Bildgebung Aktivierungen im gesamten Gehirn nachweisen. So geraten auch Regionen in den Fokus der Hirnforschung, für die bisher nur wenige oder gar keine Erkenntnisse vorlagen, weil sie nie von umschriebenen Läsionen betrofffen sind.
- Mehr als Lokalisation
- Die funktionelle Bildgebung ermöglicht eine im Vergleich zum Läsion-Defizit-Ansatz sehr viel detaillierte funktionelle Kartographie des menschlichen Gehirns. Doch die Erkenntnisse, die wir mithilfe der neuen Methoden gewinnen können, reichen weit über die reine Lokalisation hinaus. So lassen sich z.B. nicht nur über den Ort einer Aktivierung sondern auch über die graduelle Variation der Stärke einer Aktivierung Aussagen machen. Von großem Interesse sind auch dynamische Messungen der Hirnaktivität: Der zeitliche Verlauf der Aktivierung innerhalb eines Areals oder die Ausbreitung der Aktivierung in verteilten neuronalen Netzwerken. Die technische Weiterentwicklung insbesondere der funktionellen Magnetresonanz-Tomographie oder die Kombination bildgebender Verfahren mit elektrophysiologischen Messungen machen solche Untersuchungen der Hirndynamik möglich.